colloque hybride: un nombre faible de participant·e·s sur lieu, la grande partie en ligne
Le colloque a thématisé de manière critique la médicalisation de la société et la technicisation de la médecine. Cette dernière doit se bouger : loin des fantasmes de toute-puissance, vers un équilibre coopératif.
Le pouvoir de la médecine de maintenir ou de rétablir la santé et donc de stabiliser voire d’augmenter la qualité de vie de nombreuses personnes est incontesté. Cependant, l’essor de la médecine s’est accompagné d’un tabou sur le fragile et la mort, et le sentiment d’une médecine technique toute puissante s’est répandu. Ce sentiment de toute-puissance est fortement remis en cause par les tendances sociétales actuelles, telles que le vieillissement de la société, l’augmentation des maladies chroniques non infectieuses et de la multimorbidité ainsi que par la hausse des coûts de la santé.
Huit intervenantes et intervenants se sont penché·e·s sur des aspects de ces défis en adoptant diverses perspectives lors du colloque « Pouvoir et impuissance de la médecine » dans le cadre de deux « slots » thématiques.
Contenu du site:
À propos de la série « Pouvoir et médecine »
Dans le domaine de la santé, le pouvoir se manifeste sous différentes formes, caractéristiques et constellations : par exemple, lors de l’interaction entre différents instruments de contrôle (juridiques, économiques, administratifs) et leurs mécanismes incitatifs respectifs ou encore lors d’échanges entre médecin et patient·e.
Dans le domaine de la santé, le pouvoir se manifeste sous différentes formes, caractéristiques et constellations : par exemple, lors de l’interaction entre différents instruments de contrôle (juridiques, économiques, administratifs) et leurs mécanismes incitatifs respectifs ou encore lors d’échanges entre médecin et patient·e.
En 2017, l’ASSH a lancé, en collaboration avec l’Académie suisse des sciences médicales, la série « Pouvoir et médecine ». Les diverses facettes des effets du pouvoir dans le système de santé ont été abordées à l’occasion de quatre colloques :
- 2017 : « La force des normes »
- 2018 : « Le pouvoir de l’argent »
- 2019 : « Le pouvoir du patient »
- 2020 : « Pouvoir et impuissance de la médecine »
Ces évènements doivent être considérés dans le contexte plus large des « Medical Humanities », qui font partie de la thématique prioritaire « La mutation du système de santé » des Académies suisses des sciences. Les « Medical Humanities » promeuvent une compréhension de la médecine qui se base sur le caractère équivoque et diversifié de la maladie et de la santé. Elles sont donc propices à une compréhension de la médecine en tant que science sociale et comportementale.
Slot 1: Phénomènes d’impuissance
« Or, si l’homme souffre d’une maladie qui est plus forte que les outils de la médecine, il ne faut pas s’attendre à ce que cette maladie puisse être vaincue d’une manière ou d’une autre par la médecine. » (Corpus hippocratique, De l’ancienne médecine)
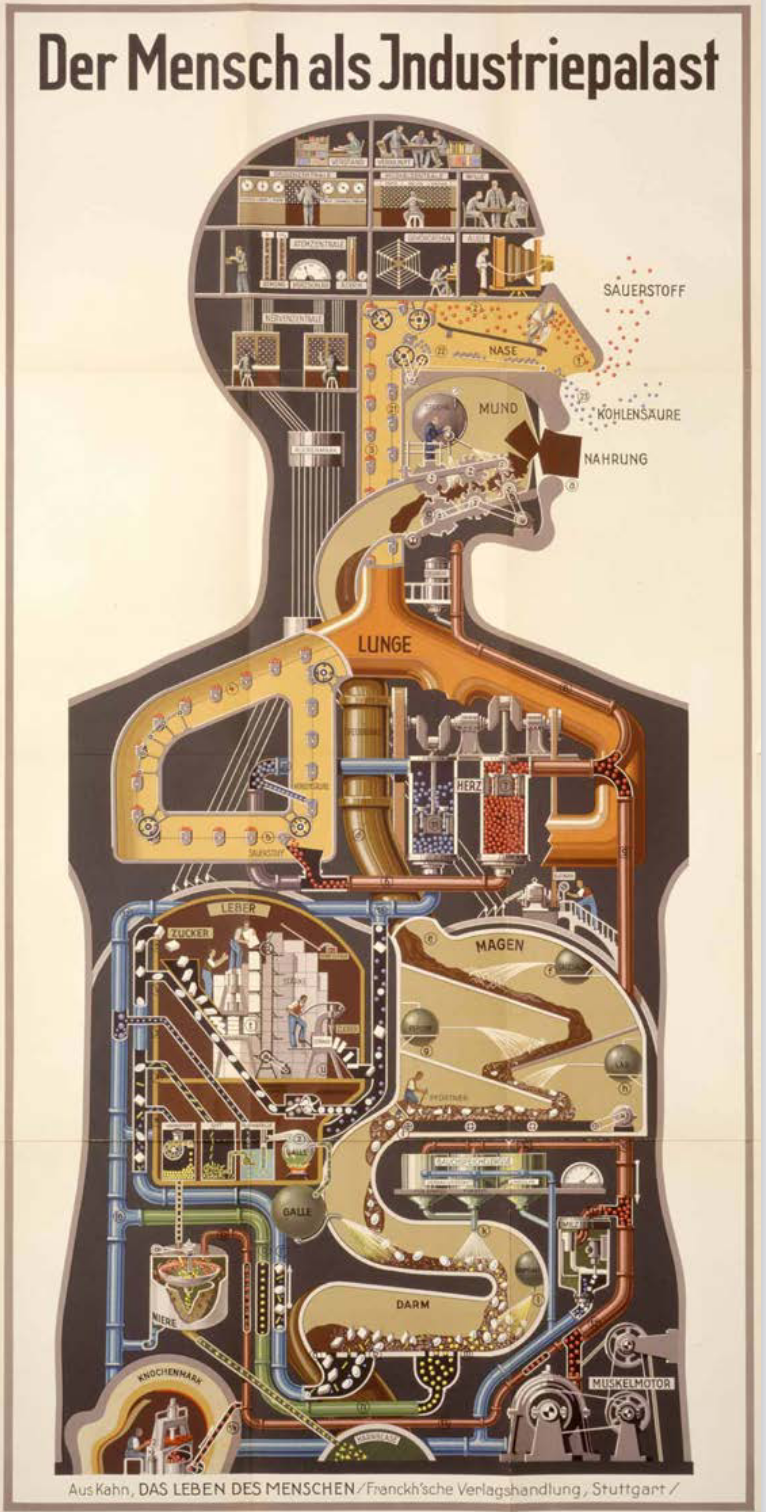
« La médecine sera une science, ou elle ne sera pas ! », a écrit le médecin Bernhard Naunyn en 1905. D’après lui, là où la science s’arrête, ce n’est pas l’art qui commence, mais l’« empirisme brut ». La déclaration de Naunyn est symptomatique d’une compréhension moderne de la médecine qui s’est ostensiblement détournée d’une vision prémoderne, selon laquelle la maladie était un danger indéfini et menaçant en permanence, pour aller vers une vision du futur, dans laquelle les facteurs de risque sont devenus une catégorie médicale centrale et la maladie a été de plus en plus comprise comme un risque calculable (Hubert Steinke) ; un futur dans lequel « la double impasse de la technophobie et de la technophilie » nuirait à une réflexion critique sur la technicisation de la médecine (Francesco Panese).
«Tout dispositif technologique en médecine constitue un ensemble hétérogène et dynamique comportant bien sûr des objets techniques, mais qui intègre aussi des savoirs scientifiques, des discours, des institutions, des lieux, des décisions réglementaires, des lois, des mesures administratives, des dimensions sociales, politiques ou morales.» (Francesco Panese, selon Michel Foucault).
Aujourd’hui, l’impuissance de la médecine prend de nombreuses formes : chez les patient·e·s, qui souvent ne se soucient pas tant de la qualité technique de leur traitement, que de la qualité de leur relation avec les professionnel·le·s de la santé, comme l’a souligné Béatrice Schaad ; ou chez les médecins eux-mêmes, dont la « façade de pouvoir » cache souvent un sentiment d’impuissance, comme l’a rapporté Beat Gerber en faisant part de son expérience. Il existe de nombreuses approches pour résoudre ce sentiment d’impuissance. Elles se situent souvent dans le même environnement conceptuel que, par exemple, la « participation », la « responsabilisation » ou la « prise de décision partagée ».
Jörg Haslbeck a présenté l’exemple concret du Conseil des patients de la Ligue suisse contre le cancer, qui a été créé en 2018. Selon J. Haslbeck, les patient·e·s ne sont plus seulement des bénéficiaires de prestations, mais aussi, dans une bien plus large mesure qu’il y a quelques décennies, des « experts par expérience ».
Slot 2 : Vers un équilibre
Les intérêts représentés dans le système de santé sont fragmentés, selon Valérie Clerc. Afin d’atteindre un nouvel équilibre, des réformes qui s’orientent vers des objectifs communs sont nécessaires. En 2019, l’Académie suisse des sciences médicales a proposé trois objectifs (concept du « triple aim ») dans une feuille de route : 1. Améliorer l’état de santé de la population, 2. Améliorer l’expérience des patient·e·s en matière de soins, 3. Réduire le coût des soins de santé par habitant·e.
«La hausse des coûts n'est que le symptôme d'une contradiction profonde qui ronge notre système: Les exigence en matière de santé sont illimitées alors que les ressources sont limitées.» (Valérie Clerc)
La crise du Covid-19 a démontré une fois de plus l’importance de la prévention et de la communication – et aussi, que la technologie médicale n’est pas omnipotente, selon V. Clerc. Dans le même ordre d’idée, Sophie Le Garrec argumente que des données ne suffisent pas à elles seules. Il est nécessaire de les « traduire », afin de produire de la connaissance et des compétences en santé. En outre, ne serait-il pas judicieux de dé-médicaliser la prévention
«Le risque est variable et pluriel. Il ne fait sens qu'à travers la perception des acteur·e·s.» (Sophie Le Garrec)
Finalement, Thomas Abel a mis l’accent sur des paradigmes : avec la catégorie de référence « maladie », les médecins sont les expert·e·s attitrés dans le domaine des maladies et de leur traitement. Malheureusement, il en résulte également un pouvoir de définition sur la notion de « santé ». La thèse de Th. Abel : dans les discours sur la santé, la notion de « santé » elle-même est systématiquement affaiblie en restant liée linguistiquement à la notion de « maladie », ce qui renforce la position de puissance dominante de la médecine – également en ce qui concerne les questions sur la santé.
«Es geht darum, Gesundheit und Krankheit gleichgewichtig nebeneinanderzustellen. Warum machen wir das nicht? Weil es der Medizin über die Jahre gelungen ist, ganz starke Krankheitsbegriffe zu definieren. Aber es ist nicht gelungen, einen starken Gesundheitsbegriff zu definieren. Gesundheit bleibt in ihrer Definition gebunden an die Krankheit.» (Thomas Abel)
Hubert Steinke : Allmacht und Ohnmacht: medizinhistorische Reflexionen
In der vormodernen Periode der Säftelehre war das Gefühl der Ohnmacht ein täglicher Begleiter von Patienten und Ärzten. Mit dem Aufkommen der modernen Biomedizin kamen zunehmend Allmachtsfantasien ins Spiel, die auch heute noch präsent sind. Dennoch begleitet uns das Gefühl der Ohnmacht insbesondere bei Krebs und chronischen Leiden weiterhin. Allerdings wird dieses emotionale Begriffspaar seit den 1950er Jahren vorwiegend vom Denken in der Kategorie des «Risikos» überlagert.
CV
Hubert Steinke ist Professor für Medizingeschichte an der Universität Bern. Er promovierte in Bern in Medizin und in Oxford in Geschichte. Sein Hauptforschungsgebiet ist die Praxis und Theorie der Medizin im 18.–20. Jahrhundert. Er hat unter anderem zu Albrecht von Haller und zur Gelehrtenrepublik des 18. Jahrhunderts publiziert und ist Chefredaktor der medizinhistorischen Zeitschrift «Gesnerus».
Francesco Panese : la technologie comme tentative de faire face aux sentiments d‘impuissance en médecine
La double impasse de la technophobie et la technophilie entrave la réflexion critique sur la technicisation de la médecine. On peut mieux la comprendre comme un phénomène sociotechnique qui implique toujours une diversité d’acteurs, intentions, outils, interactions, normes et valeurs. En partant de cette conception plus large et plus précise, nous discuterons trois types de technologies très présentes en médecine : les technologies d’externalisation du jugement clinique, les technologies d’augmentation perceptive et les technologies d’optimalisation des traitements.
CV
Francesco Panese est professeur en études sociales de la médecine et des sciences à la Faculté des sciences sociale et politiques et à la Faculté de biologie et médecine de l’Université de Lausanne. Ses recherches actuelles s’inscrivent dans trois axes principaux : le développement de la biomédecine post-génomique, notamment l’épigénétique et la « médecine personnalisée » ; le transfert de connaissances en médecine, en particulier dans le domaine de l’autogestion des maladies chroniques et les études sociales et historiques des sciences du cerveau.
Béatrice Schaad : Hôpitaux - tensions entre qualité et efficience
B. Schaad
Aujourd’hui, différents facteurs contextuels incitent les établissements hospitaliers à se préoccuper du contenu des plaintes: le développement de soins centrés sur le patient, la surinformation du patient, son souhait comme celui de ses proches d’être davantage vus comme des partenaires, les changements relatifs au modèle de prise de décision médicale et les coûts psychiques et financiers endurés dans le cas de plaintes juridiques tant par le professionnel de santé que par le patient. Le 1er avril 2012, le Centre hospitalier universitaire vaudois (CHUV) a ouvert une structure (Espace Patients & Proches – EPP) dont le but est triple : 1. donner la possibilité aux patients et à leurs proches de témoigner de difficultés rencontrées durant leur prise en charge ; 2. élaborer avec les médiateurs une solution pour surmonter ces difficultés ; 3. proposer à l’établissement hospitalier des améliorations de la qualité de la prise en charge.
L’analyse de ces doléances fait émerger une figure du patient plus préoccupé par la qualité de la relation qu’il entretient avec les professionnels prenant soin de lui que par la qualité technique de sa prise en charge. Du côté des médecins, l’expérience de la doléance révèle un fort sentiment d’impuissance qui peut aller jusqu’à une forme de victimisation. C’est bien là le paradoxe et la tension dans laquelle se situe l’institution hospitalière aujourd’hui : le souhait de singulariser la prise en charge et la nécessité, notamment pour des raisons d’efficience, de la standardiser.
CV
Béatrice Schaad est diplômée de Harvard TH Chan School of Public Health à Boston, docteure en Sciences de la Vie de la FBM/UNIL, et professeure titulaire en charge des relations entre patients et professionnels à l’Hôpital à l’Institut des Humanités en Médecine de l’UNIL. Elle a créé « l'Espace Patients&Proches » où les usagers du CHUV peuvent venir témoigner de leur doléances ou être accompagnés dans un processus de médiation.
Jörg Haslbeck : Chronische Krankheiten - Macht und Ohnmacht aus Patientenperspektive

Ausgehend von den Herausforderungen bei der Bewältigung einer chronischen Krankheit wird am Beispiel eines Lebens mit Krebs überlegt, wo sich im Gesundheitswesen im Kontext emanzipatorischer Konzepte (Partizipation, Shared Decision Making, Empowerment) tradierte Machtstrukturen zwischen Patientinnen und Patienten, Angehörigen und Fachpersonen tatsächlich verändert haben. In organisationaler Hinsicht wird ein Einblick in laufende Aktivitäten des Betroffenenrats der Krebsliga vermittelt, der 2018 etabliert wurde.
CV
Jörg Haslbeck ist promovierter Pflege- und Gesundheitswissenschaftler und leitet bei Krebsliga Schweiz die Nachsorge-Abteilung. Zuvor war er am Institut für Pflegewissenschaft an der Universität Basel, bei der Careum Forschung und an den Universitäten in Bielefeld und in Yale tätig. Seine Interessen liegen in der Versorgungsforschung, Patientensicht und -beteiligung, Gesundheitskompetenz, Leben mit chronischer Krankheit und Cancer Survivorship.
Beat Gerber : Erfahrungsbericht - Erscheinungen der Ohnmacht im Alltag der ÄrztInnen
In diesem Input geht es um die verschiedenen Formen der Erscheinungen der Ohnmacht und Machtlosigkeit in der Berufswelt der ÄrztInnen. Um diese besser zu verstehen, werden wir nicht darum herumkommen, uns auch über die Erscheinungen der Macht in unserem Alltag zu unterhalten. Zudem soll aufgezeigt werden, wie wir ÄrztInnen Ohnmacht erfahren – denn wir sind nicht nur dem Gegenüber verpflichtet (Machtlosigkeit in Bezug auf die andern, die PatientInnen, KollegInnen, ArbeitgeberInnen), sondern auch uns selbst (Machtlosigkeit in Bezug auf uns als eingebundene Person).
CV
Beat Gerber, geboren 1951 in Bern. Nach Abschluss des Studiums der Humanmedizin (1978) und Dissertation (1983), berufliche Tätigkeit an diversen Spitälern mit Ausbildung zum Facharzt für Allgemeine Innere Medizin FMH, 1984. Während dreissig Jahren Hausarzt in eigener Arztpraxis in Wattenwil, Kanton Bern. Ab 2011 Weiterbildungsstudiengang in Philosophie und Medizin an der Universität Luzern (Master 2015). Philosophisches Hauptinteresse: Die Rückführung der Philosophie in die Medizin. Gründungs- und Vorstandsmitglied Forum Medizin&Philosophie. Gast bei Radio SRF 2, Kontext. 5/2014: «Indikation Nichtstun – wenn weniger mehr ist». Publikation: Warum die Medizin die Philosophie braucht, 2019, Hogrefe-Verlag.
Sophie Le Garrec : Vers une gestion sociétale des risques qui fait sens

La gestion des risques dans nos sociétés se pense le plus souvent par « le sanitaire ». Même si certains risques appartiennent résolument à ce registre, ne faudrait-il pas démédicaliser leur gestion et prévention ? Il s’agit ici de rappeler a) combien les cultures somatiques selon les groupes sociaux façonnent des santés et des appréhensions des risques hétéroclites ; b) de montrer les limites d’une gestion des risques n’intégrant pas ces variabilités et impactant la réceptivité des discours publics.
CV
Sophie Le Garrec est Maître d’enseignement et de recherche à l’Université de Fribourg (Département Travail social, politiques sociales et développement global). Spécialisée sur la prévention des drogues et la santé au travail. Auteure de plusieurs ouvrages; dont «Les servitudes du bien-être au travail» (sortie prévue 4 février).
Thomas Abel : Der funktionale Gesundheitsbegriff

Der Beitrag verbindet Überlegungen aus der Theorie und Praxis der Gesundheitsförderung und dem medizinischen Versorgungssystem und betrachtet mögliche Zusammenhänge zwischen alltäglichen Begriffsverwendungen und der Reproduktion von Definitions- und Steuerungsmacht. Meine These dazu lautet: Im Diskurs über Gesundheit wird der Gesundheitsbegriff selbst systematisch schwach gehalten, indem er sprachlich an die Krankheit gebunden bleibt und so die Medizin als die führende Kraft – auch zu Fragen der Gesundheit – bestätigt. Max Webers klassische Definition von «Macht» zeigt sich passend zu den Beobachtungen aus der aktuellen Praxis der Wissenschaft und Gesundheitspolitik. Plastische Beispiele unter anderem aus der aktuellen Covid-19 Krise liefern Startpunkte für weitere Diskussionen.
CV
Thomas Abel ist Professor für Gesundheitsforschung und stellvertretender Direktor am Institut für Sozial- und Präventivmedizin an der Universität Bern. Aus medizinsoziologischer Perspektive befasst er sich mit sozialen Schichtungen und mit Ungleichheiten im Gesundheitsbereich. Seine zahlreichen Publikationen zu Theorie und Empirie in den Sozialwissenschaften werden mitunter im Bereich von Public Health stark rezipiert.
Valérie Clerc : Vers un système durable de la santé
En 2019, l‘Académie Suisse des Sciences Médicales (ASSM) a publié une feuille de route sur le développement durable du système de santé. Avec le « Triple Aim » comme boussole, le document met en avant huit mesures considérées comme nécessaires à la durabilité du système. Comment les mesures proposées ont résisté au crash test du coronavirus ? Ces mesures sont-elles toujours d‘actualité ou la pandémie a changé la donne ?
CV
Avant de prendre la tête du Secrétariat général de l‘ASSM en 2017, Valérie Clerc a œuvré dans le domaine des hautes écoles suisses. Elle a travaillé à l‘Institut des hautes études internationales et du développement, au rectorat de l‘Université du Genève, au Secrétariat général de la Conférence universitaire suisse et au Secrétariat d‘Etat à la formation, à la recherche et à l‘innovation, où elle a participé au lancement de la Conférence suisse des hautes écoles et suivi le dossier de la médecine du point de vue de la politique de la formation.
Christof Schmitz : modération

CV
Christof Schmitz ist Betriebsökonom, Soziologe und Mitgründer und Geschäftsführer von college M, das für Beratung, Bildung und Forschung an der Schnittstelle von Medizin und Management steht. Er ist Studienleiter der CAS «Leadership in Health Care Organisations» und «Managing Medicine» an der Universität Bern, forscht an der Schnittstelle von Medizin, Organisation und Führung und ist seit vielen Jahren als Berater und Coach in Gesundheitsorganisationen und anderen Branchen tätig.
Markus Zürcher : introduction et conclusion

CV
Markus Zürcher travaille pour l'Académie suisse des sciences humaines et sociales depuis 1995, en tant que secrétaire général depuis 2002. Il a étudié l'histoire suisse, l'économie et la sociologie à l'université de Berne, où il a également obtenu son doctorat, et a poursuivi sa formation dans le domaine de l'administration publique.
Comité de programme
Prof. Dr. med. Dr. phil. Nikola Biller-Andorno (Institut für Biomedizinische Ethik und Medizingeschichte, Universität Zürich)
Dr. Tobias Eichinger (Institut für Biomedizinische Ethik und Medizingeschichte, Universität Zürich)
Prof. Francesco Panese (Institut des humanités en médecine, Université de Lausanne)
Manuela Rossini (Ressort Bildungsangebote, Universität Basel)
Prof. Dr. Hubert Steinke (Institut für Medizingeschichte, Universität Bern)
Dr. med. Piet van Spijk (Medicum Wesemlin)
Lea Berger (Schweizerische Akademie der Geistes- und Sozialwissenschaften (SAGW))
Valérie Clerc (Académie Suisse des Sciences Médicales (ASSM))
Dr. Markus Zürcher (Schweizerische Akademie der Geistes- und Sozialwissenschaften (SAGW))
Présentations
- Thomas Abel Der funktionale Gesundheitsbegriff 175 Ko
- Valérie Clerc Vers un système durable de la santé 9 Mo
- Beat Gerber Erfahrungsbericht: Erscheinungen der Ohnmacht im Alltag der ÄrztInnen 105 Ko
- Sophie Le Garrec Vers une gestion sociétale des risques qui fait sens 3 Mo
- Francesco Panese la technologie comme tentative de faire face aux sentiments d‘impuissance en médecine 10 Mo
- Hubert Steinke Allmacht und Ohnmacht: medizinhistorische Reflexionen 1 Mo
- Béatrice Schaad Hôpitaux - tensions entre qualité et efficience 9 Mo